

Pharmakotherapie der Depression – ein Update
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: BLAEK Bayern
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von BERGWERK Werbeagentur GmbH; Betrag: € 150,-
Weiterempfehlen: 

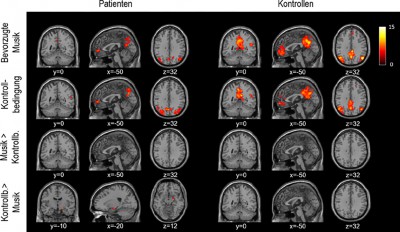
Effekte von Musik auf die funktionelle Konnektivität im Default Mode Network
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von BERGWERK Werbeagentur GmbH; Betrag: € 150,-
Weiterempfehlen: 


Das Asperger-Syndrom und andere Autismusspektrumstörungen im Erwachsenenalter
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von BERGWERK Werbeagentur GmbH; Betrag: € 150,-
Weiterempfehlen: 

Behandlung des ischämischen Schlaganfalls: Schnittstellenoptimierung auf dem Weg zur Reperfusion
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Global gesehen, ist der Schlaganfall eine der häufigsten Erkrankungen und nach der koronaren Herzerkrankung die zweithäufigste Todesursache [1]. Auf dem Weg zu einer möglichst erfolgreichen Behandlung fasst dieAussage „Time is Brain“ immernoch einen der fundamentalsten Grundätze der erfolgreichen Schlaganfalltherapie zusammen. Schon aus den Zulassungsstudien der systemischen Lysetherapie ist bekannt, dass der Behandlungseffekt klar zeitabhängig und ab 271 Minuten nach Beginn der Symptomatik nicht mehr nachweisbar ist [2, 3]. Rechnerisch kann man den Zeiteinfluss bis auf die zelluläre Ebene herunterrechnen mit einem Verlust von etwa 2 Millionen Nervenzellen pro Minute während eines ischämischen Schlaganfalls ohne erfolgte Wiedereröffnung des verschlossenen Gefäßes [4].

Aktuelle Informationen zur adulten ADHS auf Basis der aktuellen S3-Leitlinie
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Die neue Einteilung von Epilepsien und epileptischen Anfällen: Bedeutung und Umsetzung in der Praxis
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

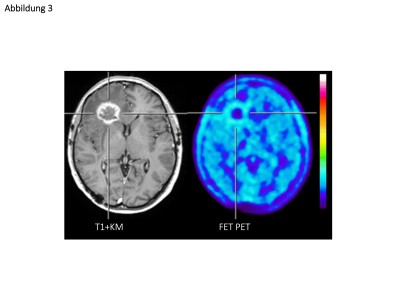
Einsatz der Aminosäure-PET in der Hirntumordiagnostik
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


REM-Schlafverhaltensstörung (RBD) bei Parkinson-Erkrankung
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Impuls – Exzess – Abhängigkeit: Verhaltenssüchte in der Praxis
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Kopfschmerzen bei Kindern und Jugendlichen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Therapieresistente Depression: leitliniengerechte Behandlung und neue Optionen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Parkinson – Neues aus Cannabis-Therapie und Versorgungsforschung (Video-Fortbildung)
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: BLAEK Bayern
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Bial Deutschland GmbH; Betrag: € 3.415
Weiterempfehlen: 

Die Fortbildung gibt einen Überblick über die verschreibungsfähigen Cannabisprodukte und Applikationsformen sowie die Datenlage zur Behandlung beim Parkinson-Syndrom und stellt die Neurogeriatrie als noch junge Disziplin vor.

Cannabis und Cannabinoide – Einsatz bei chronischen Schmerzen (Video-Fortbildung)
Kategorie: Neurologie
Mögliche CME-Punkte: 4
Zertifizierende Stelle: BLAEK Bayern
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Tilray Deutschland GmbH; Betrag € 7.500 Euro
Weiterempfehlen: 

Die Symptomatik „Schmerz“ stellt nach aktueller Begleiterhebung mit knapp 70% die häufigste Indikation für eine Verordnung von Cannabisarzneimitteln dar. Wenn gängige Schmerzmittel nicht mehr helfen oder nicht vertragen werden, können seit März 2017 Patienten mit einer schwerwiegenden Erkrankung Cannabisarzneimittel zu Lasten der Krankenkassen verordnet werden. Verordnungsfähig sind dabei Cannabisblüten, synthetisches THC und Vollspektrumextrakte mit standardisiertem Gehalt an THC und/oder CBD. Auch die Fertigarzneimittel Nabiximols und Nabilon können grundsätzlich auch außerhalb der zugelassenen Indikationen eingesetzt werden.
Parkinson und Bewegungsstörungen – Neues aus der Neuroimmunologie (Video-Fortbildung)
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: BLAEK Bayern
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Bial Deutschland GmbH; Betrag: € 3.415
Weiterempfehlen: 

Autoimmunenzephalitiden sind autoimmun-entzündliche Erkrankungen der grauen Substanz des zentralen Nervensystems (Limbisches System, Neokortex, Basalganglien, Kleinhirn und Hirnstamm). Sie führen zu verschiedenen neurologischen Symptomen wie epileptischen Anfällen, dementiellen Symptomen, Bewegungs- und Koordinationsstörungen und auch psychiatrischen Störungen, wie Apathie, Depression, Angst oder Halluzinationen.
Parkinson – Aspekte zur Pathophysiologie und Therapie des mittleren und Spätstadiums (Video-Fortbildung)
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: BLAEK Bayern
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Bial Deutschland GmbH; Betrag: € 3.415
Weiterempfehlen: 

Mit zunehmender Krankheitsdauer lässt die Wirksamkeit der Basismedikamente wie L-Dopa oder Dopaminagonisten nach und sogenannte Spätkomplikationen treten auf. Typisch bei der Parkinson-Krankheit sind On-Off-Fluktuationen, plötzliche Unbeweglichkeit (Freezing) sowie Überbewegungen (Hyperkinesien, Dyskinesien).

Die Versorgung von Menschen mit geistiger Behinderung im Krankenhaus
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Viele Problemfelder erschweren den Umgang und die Versorgung von Menschen mit einer geistigen Behinderung im Krankenhaus. Die emotionale Situation, die möglichen Verhaltensauffälligkeiten, die eingeschränkte Kommunikation und deren Wechselwirkungen untereinander sind ein Teil davon. Diese zu verstehen ist ein Grundbaustein, um Lösungswege zu finden und so die Versorgung zu gewährleisten und zu verbessern.

Neue und alte Anfallsklassifikationen im Vergleich
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Medikamentöse Schmerztherapie – bei Patienten mit Schmerz und Trauma
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Interdisziplinäre multimodale Schmerztherapie bei chronischen Kopfschmerzerkrankungen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Therapieresistente Depression: leitliniengerechte Behandlung und neue Optionen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Die Versorgung von Menschen mit geistiger Behinderung im Krankenhaus
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Neue und alte Anfallsklassifikationen im Vergleich
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Medikamentöse Schmerztherapie – bei Patienten mit Schmerz und Trauma
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Depressionsbehandlung: Niedrigschwellige Kardinalmaßnahmen als Ergänzung oder Alternative zur Pharmako- oder Psychotherapie
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH
Weiterempfehlen: 

Die multimodale Therapie der progredienten Multiplen Sklerose
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Aktuelle Aspekte der Sekundärprävention des ischämischen Schlaganfalls
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Therapieresistente Depressionen – Ursachen und Behandlungsmöglichkeiten
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Immunometabolische Depression – ein neues Target für die Präzisionsmedizin in der Psychiatrie?
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Epilepsiechirurgie: Zu selten, zu spät.
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Aktuelle und zukünftige Therapieoptionen bei Migräne: ein Update
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Seltene Tumore der Medianen Schädelbasis
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


24h-Video-EEG-Monitoring
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Neurologische Erkrankungen und Kinderwunsch
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Immuntherapie der schubförmigen/schubförmig-remittierenden Multiplen Sklerose
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Therapie der spinalen Muskelatrophie (SMA) bei Erwachsenen – ein Update
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Blaek
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Spastik bei Multipler Sklerose
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Ganglion sphenopalatinum – gepulste Radiofrequenztherapie bei Clusterkopfschmerzen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Clusterkopfschmerzen (CK) gehören zu den schwersten Schmerzerkrankungen. Die Betroffenen leiden erheblich in ihrer Lebensqualität und unter den sozialen Auswirkungen. Die medikamentöse Behandlung ist insbesondere bei chronischen Verläufen oft schwierig und nebenwirkungsträchtig. Die Pathophysiologie der CK-Erkrankung ist nicht genau bekannt.
Eine wichtige Rolle spielt die Aktivierung des trigeminoautonomen Reflexes. In diesen Reflex ist das Ganglionsphenopalatinum eingebunden, das als überwiegend parasympathisches Ganglion die typischen autonomen Begleitsymptome der Clusterattacken (Lakrimation, Rhinorrhoe, conjunktivale Injektion etc.) vermittelt. Das Ganglion sphenopalatinum (SPG) steht bereits seit über 100 Jahren im Fokus verschiedener Behandlungsmethoden. Einer medikamentösen Behandlung ist das SPG über eine intranasale Applikation zugänglich. Daneben existieren invasive Methoden, mittels derer über einen perkutanen Zugang unter der Kontrolle bildgebender Verfahren das SPG erreicht werden kann. In therapierefraktären Fällen stellt die gepulste Radiofrequenztherapie eine relativ nebenwirkungsarme invasive Behandlungsoption dar. Im vorliegenden Artikel wird die Methode erläutert und die technische Durchführung beschrieben.
Diagnostik und Therapie akuter monokulärer retinaler Ischämien und ischämischer Optikusneuropathien
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Neuromyelitis Optica Spektrum Erkrankungen – Ein aktueller Überblick
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Psychopharmaka oder Psychotherapie oder beides? Versorgungspraxis bei psychischen Störungen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Neue Entwicklungen in der Therapie kindlicher Hirntumore
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Posttraumatische Kopfschmerzen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Epileptische Anfälle bei Tuberöser Sklerose: Neue Therapiemöglichkeiten
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Diagnostik und Therapie der Bipolaren Störungen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Aktuelle transitionspsychiatrische Fragen und Bedarfe bei ADHS und Sucht
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Der koordiniert begleitete Übergang von Jugend in das Erwachsenenalter wird in der psychologischen Medizin als transitionspsychiatrische Phase gefasst. Hier entstehen für die Betroffenen individuelle Herausforderungen, welche von Emerging Adulthood, Feeling in Between und Risiko- und Explorationsverhalten gekennzeichnet sind. Es bilden verschiedene psychische Störungen erste Altersgipfel und Selbstverletzung sowie Suizidalität sind charakteristische psychopathologische Phänomene. Behandlungsabbrüche und Verschlechterungen in der Versorgung markieren eine Art Transitionslücke in der Praxis. Diesen sollten interdisziplinär und mit konkreten Empfehlungen begegnet werden. Ein individuell gestalteter Übergang und die Absprache zwischen den Behandelnden sind genauso wie die gestufte Übernahme der Eigenverantwortung für die Behandlung zentrale Elemente. Betroffene einer Aufmerksamkeitsdefizit-Hyperaktivitätsstörung (ADHS) stellen in dieser Altersgruppe eine sehr häufige Gruppe mit aufgrund der Organisationsdefizite und Selbstregulationsstörungen spezifischen Anforderungen an Transition dar. Die Behandlung wird deutlich erschwert bei komorbiden, ebenfalls sehr prävalenten Substanzkonsumstörungen. Therapeutische Angebote sollten sowohl institutionell als auch inhaltlich die speziellen Bedarfe adressieren. Empfohlen sind die stärkere Verzahnung der Bereiche KJP und Erwachsenenpsychiatrie in der Praxis und Angebote für junge Erwachsene zugänglich zu gestalten.

Verhaltenstherapeutische Diagnostik und Behandlung der Migräne
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Prähospitale Schlaganfallversorgung – der erste wichtige Schritt für ein optimales klinisches Ergebnis
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Behandlung der Multiplen Sklerose und autoimmunen Komorbiditäten
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Funktionelle neurologische Bewegungsstörungen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Liquorverlust-Syndrom: Spontan und Postpunktionell
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Dysthymie – Definition, Diagnose und Therapie
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Kognitive Verschlechterung nach einem Schlaganfall: was kann dahinterstecken?
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Transparenzinformation:
Die Bundesärztekammer und die Bayerische Landesärztekammer fordern auf, mehr Transparenz bei der Förderung von ärztlichen Fortbildungen bzw. CME zu schaffen. Fortbildungsveranstalter sind gehalten, potenzielle Teilnehmer von Fortbildungen darüber zu informieren, in welchem Umfang und zu welchen Bedingungen die (Arzneimittel-)Industrie die Veranstaltung unterstützt. Dieser Verpflichtung kommen wir nach und informieren Sie hier über die Höhe der Förderung der beteiligten (Arzneimittel-)Firma sowie über mögliche Interessenkonflikte der Autoren.
Diese Fortbildung bzw. CME erhielt für den aktuellen Zertifizierungszeitraum eine finanzielle Förderung von: Westermayer Verlag-GmbH mit 300 €.
Interessenkonflikte des Autors: Bei der Erstellung dieser von der Bayerischen Landesärztekammer zertifizierten Fortbildung bzw. CME bestanden keine Interessenkonflikte im Sinne der Empfehlungen des International Committee of Medical Journal Editors (www.icmje.org). Relevant ist der Zeitraum der letzten zwei Jahre vor Einreichen der Fortbildung bzw. CME durch Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG bei der Bayerischen Landesärztekammer. Diese Angaben erfolgen selbstverantwortlich durch die Autoren.
Wissenschaftliches Lektorat und neutrale Gutachter: Aktualität der medizinischen Inhalte, Produktneutralität und Werbefreiheit dieser Fortbildung bzw. CME wurden im Vorfeld der Zertifizierung bei der Bayerischen Landesärztekammer durch ein wissenschaftliches Lektorat und ein Review mit zwei Gutachtern geprüft.

Autismus(-Spektrum-Störung): diagnostisches Vorgehen bei Erwachsenen
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 

Transparenzinformation:
Die Bundesärztekammer und die Bayerische Landesärztekammer fordern auf, mehr Transparenz bei der Förderung von ärztlichen Fortbildungen bzw. CME zu schaffen. Fortbildungsveranstalter sind gehalten, potenzielle Teilnehmer von Fortbildungen darüber zu informieren, in welchem Umfang und zu welchen Bedingungen die (Arzneimittel-)Industrie die Veranstaltung unterstützt. Dieser Verpflichtung kommen wir nach und informieren Sie hier über die Höhe der Förderung der beteiligten (Arzneimittel-)Firma sowie über mögliche Interessenkonflikte der Autoren.
Diese Fortbildung bzw. CME erhielt für den aktuellen Zertifizierungszeitraum eine finanzielle Förderung von: Westermayer Verlag-GmbH mit 300 €.
Interessenkonflikte des Autors: Bei der Erstellung dieser von der Bayerischen Landesärztekammer zertifizierten Fortbildung bzw. CME bestanden keine Interessenkonflikte im Sinne der Empfehlungen des International Committee of Medical Journal Editors (www.icmje.org). Relevant ist der Zeitraum der letzten zwei Jahre vor Einreichen der Fortbildung bzw. CME durch Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG bei der Bayerischen Landesärztekammer. Diese Angaben erfolgen selbstverantwortlich durch die Autoren.
Wissenschaftliches Lektorat und neutrale Gutachter: Aktualität der medizinischen Inhalte, Produktneutralität und Werbefreiheit dieser Fortbildung bzw. CME wurden im Vorfeld der Zertifizierung bei der Bayerischen Landesärztekammer durch ein wissenschaftliches Lektorat und ein Review mit zwei Gutachtern geprüft.

Verzögerte kognitive Erholung und persistierende kognitive Funktionsstörungen nach einem Delir
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Gesponsert von Westermayer Verlags-GmbH; Betrag: € 300,-
Weiterempfehlen: 


Quo vadis THS: Alte und neue Herausforderungen bei der Programmierung der subthalamischen Tiefen Hirnstimulation beim Parkinson Erkrankten
Kategorie: Neurologie
Mögliche CME-Punkte: 2
Zertifizierende Stelle: Bayerische Landesärztekammer
Mit freundlicher Unterstützung von neuro aktuell
Weiterempfehlen: 

Registrierung
Registrieren Sie sich jetzt
in wenigen Schritten!
Login für Fachkreise
Um Fortbildungen bearbeiten zu können, müssen Sie sich einloggen.

